Sistemas de clasificación y puntuación del prolapso de órganos pélvicos
Summary
Table of Contents

Cuando se diagnostica con POP, su médico puede informarle que tiene un cistocele en etapa 2. Sin embargo, ¿qué significa eso realmente? ¿Qué te hace una etapa 2 en lugar de una etapa 1? ¿Cuántas etapas hay? Discutamos la clasificación y la puntuación del prolapso de órganos pélvicos para que pueda comprender mejor su diagnóstico.
Existen diferentes sistemas de clasificación y puntuación que los profesionales de la salud usan para describir con precisión el POP. El primero es la clasificación anatómica, que describe el órgano primario que se prolapsa y se usa comúnmente para describir los tipos de POP. Sin embargo, no siempre es posible determinar qué órganos están prolapsos, y esto es especialmente cierto para las mujeres que previamente se han sometido a cirugía vaginal.
Clasificación anatómica:
-
Prolapso uterino: prolapso del útero
-
Cistocele: prolapso de la vejiga (también conocido como prolapso de vejiga)
-
Rectocele: prolapso del recto
-
Enterocele: prolapso de los tejidos que rodean los intestinos pequeños/abiertos y la parte superior de la vagina
Clasificación de participación de la pared vaginal:
Además de la clasificación de órganos, POP también puede clasificarse por la pared vaginal que está involucrada.
-
Pared vaginal anterior
-
Pared vaginal apical
-
Pared vaginal posterior
-
Defectos del cuerpo perineal
Pasar de las clasificaciones son los sistemas de calificación de POP. Hay dos sistemas de puntuación, el sistema de puntuación a mitad de camino de Baden-Walker y el sistema de cuantificación de prolapso de órganos pélvicos (sistema POP-Q).
Sistema de puntuación a mitad de camino de Baden-Walker
El sistema Baden-Walker divide la vagina en 6 áreas: dos anteriores, dos superiores y dos posteriores. Las 6 áreas se puntúan de 0-4 en función del grado de que el órgano ha descendido con el himen como punto de referencia 0. Esto significa que una puntuación de cero indica la posición normal del órgano y 4 describe el descenso máximo del prolapso. Dentro de los puntajes 0 a 4, los números crecientes indican el descenso usando un sistema a mitad de camino como se describe en la tabla a continuación. Se escriben notas adicionales durante la puntuación, que puede incluir el área de prolapso dominante, ubicaciones de cicatrices o el esfuerzo necesario para demostrar el prolapso. Los médicos también pueden usar un mapa de prolapso de órganos pélvicos para obtener información de apoyo.
Aunque este sistema se usa comúnmente, hay algunas deficiencias que lo hacen menos confiable que el sistema POP-Q. Una deficiencia es que el sistema Baden-Walker usa el sistema a mitad de camino, lo que significa que un aumento de 1 cm al prolapso puede aumentar la puntuación a una etapa asignada. Además, los observadores no siempre pueden estar completamente de acuerdo en la puntuación.
Grado 0: Posiciones normales de los órganos pélvicos, sin prolapso
Grado 1: descenso a mitad de camino al himen
Grado 2: descenso al himen
Grado 3: descendencia a medio camino del himen
Grado 4: máximo de descenso posible
Sistema de prolapso de prolapso de órganos pélvicos (sistema POP-Q)
El sistema POP-Q se creó como una herramienta que es útil tanto para investigadores como para los médicos. Aunque este sistema es mucho más complejo, se está volviendo más ampliamente utilizado para su confiabilidad. Otra ventaja de este sistema es que los resultados se pueden comparar a lo largo del tiempo. El himen actúa como el punto de referencia fijo y el descenso del prolapso se mide en nueve sitios de la vagina registrados en una cuadrícula tic-tac-toe usando centímetros. La cuadrícula Tic-Tac-Toe ayuda a mejorar el acuerdo entre los observadores. Según las mediciones, se asigna una etapa al paciente.
Etapa 0: sin prolapso
Nivel 1: más de 1 cm sobre el himen
Etapa 2: menos de o igual a 1 cm proximal o distal al plano del himen
Etapa 3: Más de 1 cm debajo del plano del himen, pero no sobresale que no sea un padre que 2 cm menos que la longitud total de la vagina
Etapa 4: Eversión completa de la vagina
Recuerde consultar siempre a su médico si sospecha que tiene prolapso de órganos pélvicos. Es importante ser diagnosticado adecuadamente por un procesional de salud capacitado antes de comenzar cualquier tipo de tratamiento.
Femicushion: tratamiento de prolapso de órganos pélvicos no invasivos
El femicushion ofrece un remedio no quirúrgico para la uterina, la vejiga, el rectocele y el prolapso de enterocele, que comprende tres componentes esenciales: un cojín de silicona suave que proporciona soporte directo, un titular que garantiza la seguridad del cojín y la gestión de fugas, y un seguidor de la ubicación del dispositivo de optimización a través de cinturones ajustables para Soporte de prolapso mejorado. Publicado y eliminado fácilmente sin necesidad de ayuda, el femenino evita eficientemente la protuberancia de los órganos, brindando un apoyo cómodo. Este dispositivo de soporte externo es una excelente opción para los pacientes que encuentran un uso pesario desafiante o incómodo y no puede someterse a una cirugía.
Estudios clínicos para femicushion
En un estudio presentado en el Journal of Obstetrics and Gynecology Research, investigadores del Hospital del Norte de Yokohama de la Universidad de Showa utilizaron imágenes de resonancia magnética (MRI) para evaluar el impacto del femicushion en el prolapso de órganos pélvicos (POP). La investigación involucró a doce participantes, de 56 a 84 años, con etapas severas 3 o 4 de POP. Los hallazgos revelaron que la femenina reposicionó efectivamente los órganos afectados por POP, lo que demuestra resultados comparables a un pesario pero sin riesgos asociados como la erosión vaginal y el sangrado. Además, el femicushion no solo levantó los órganos prolapsos, sino que también apoyó el cuerpo perineal hacia arriba, cerrando los paisajes. En particular, los pacientes con pop grave experimentaron una reducción significativa en el prolapso después de la aplicación de femicushion, con mejoras potenciales incluso dentro de un mes de uso.
En otro estudio independiente publicado en el Pelviperineology Journal, el Departamento de Urología de la Universidad de Campinas en São Paulo, Brasil, investigó la efectividad de la femenina. Centrándose en mujeres de 60 a 79 años que usaron constantemente el dispositivo durante tres meses, el estudio destacó los resultados favorables del dispositivo y los riesgos de complicaciones más bajos en comparación con los pesarios. Se observó que la colocación externa de la femicusta y su eliminación diaria para fines de higiene para reducir los riesgos de infecciones y negligencia. Se observaron mejoras significativas en síntomas como el dolor abdominal inferior, las sensaciones globas del área pélvica y los bultos visibles fuera de la vagina. El estudio concluyó que la femenina es una opción viable y efectiva para manejar los síntomas de prolapso de órganos pélvicos y mejorar la calidad de vida.
Además, durante la 18ª Reunión Anual de la Científica de Otoño en octubre de 2017, la Sociedad de Medicina Sexual de América del Norte presentó un estudio independiente que explora el trasplante de tejido dérmico para el tratamiento del prolapso de órganos pélvicos. Este estudio incorporó el uso de la cirugía femenina después de la cirugía para ayudar a la recuperación y mejorar la calidad de vida del paciente. El caso presentado destacó a un paciente que usaba femicio como un pesario externo durante dos meses después de la operación, lo que respalda los músculos del piso pélvico. El estudio sugirió que la integración de la femenina podría mejorar la calidad de vida del paciente, tanto antes como después de la cirugía, con aplicaciones potenciales en casos que involucran disfunción sexual asociada con el uso pesario vaginal.
Referencias:
1. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3056425/
2. https://www.news-medical.net/health/Types-of-Pelvic-Organ-Prolapse
3. https://www.aafp.org/afp/2010/0501/p1111.html
4. https://www.ncbi.nlm.nih.gov/pmc/articles/
Descargo de responsabilidad: La información en este sitio no pretende o implica que sea un sustituto de asesoramiento o diagnóstico médico profesional. Todo el contenido, incluidos el texto, los gráficos, las imágenes y la información, contenido o disponible a través de este sitio web es solo para fines informativos.
Supervising Doctor of This Article

Koichi Nagao, MD PhD
Professor, Department of Urology, Toho University Faculty of Medicine
Director of Urinary tract reconstruction center, Toho University Omori Medical Center
Director of Reproduction Center, Toho University Omori Medical Center
Professor Nagao specializes in plastic surgery in the field of reproductive medicine. He completed eight years of plastic surgery training at Showa University before majoring in urology at Toho University. With his meticulous surgical techniques and careful examinations that combines urology and plastic surgery, Professor Nagao became a Board Certified Specialist with multiple associations including the Japanese Urological Association, the Japan Society for Reproductive Medicine, and the Japanese Society for Sexual Medicine.
The suggested Products
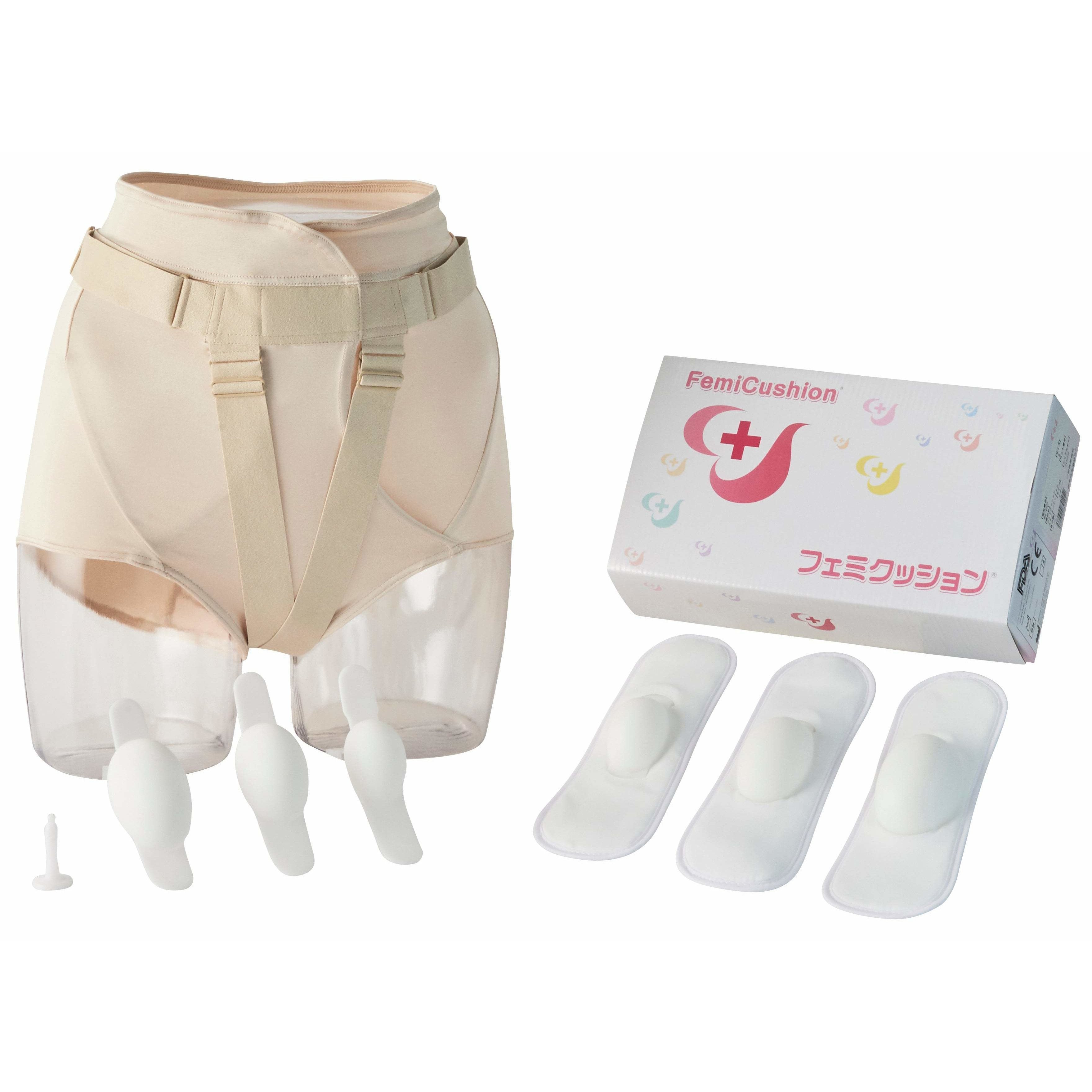
Kit de lujo Femicushion EasyOpen
$299.99

FemiCushion Kit de lujo estándar
$299.99

Equipo de FemiCushion Lite
$249.99
